Offentliga och privata sjukvårdssystem – en utvärdering
Sjukvårdssystem kan kategoriseras i två huvudtyper: offentligt styrda system och system baserade på obligatoriska försäkringar producerade av privata försäkringsgivare. Inom OECD har den andra gruppen expanderat, framför allt genom utvidgningen till Östeuropa och Central- och Latinamerika. I föreliggande studie jämförs effektiviteten hos de två modellerna över OECD:s 38 medlemsländer på basis av ett brett spektrum av resultatmått utarbetade av OECD:s sekretariat. Analysen visar att man inte kan förvänta sig någon förbättring av effektiviteten av en övergång från ett offentligt styrt system till ett privat administrerat. Dessutom gäller att effektiviteten är högre ju större den offentliga andelen av systemets finansiering är.
Utformningen av sjukvårdssystem varierar starkt över OECD, även mellan länder som i övrigt är ganska lika varandra. Staten reglerar överallt, men när det gäller styrning, finansiering och produktion kan arbetsfördelningen mellan staten och den privata sektorn se olika ut. Alla system är hybrider – det finns inget rent offentligt eller rent privat system – men i utformning och mix mellan de båda komponenterna har OECD-länderna följt olika vägar.
Tudelningen mellan offentligt och privat kommer till uttryck på flera sätt (Garattini och Badinella Martini 2023; OECD 2023). En första dimension rör administrationen. Offentlig styrning är huvudmekanismen i omkring hälften av OECD:s medlemsländer, framför allt de nordiska och anglosaxiska. I övriga länder bygger systemet på någon form av obligatorisk försäkring, medan administrationen av den kan variera. USA representerar en hybrid, där en tredjedel av utgifterna täcks direkt av det offentliga, medan hälften täcks av försäkringar, både federala och privata, vilka är obligatoriska enligt Affordable Care Act (OECD 2023, kap 7).
Både offentliga system och obligatoriska försäkringar kan kompletteras med frivilliga tilläggsförsäkringar. I länder med en obligatorisk försäkringslösning erbjuds de ofta som ett extra tillägg till den obligatoriska delen. Det förekommer också viss sjukvård på rent privat basis, som kosmetiska operationer.
Den andra dimensionen avser finansieringen av sjukvårdsutgifterna. Offentliga system finansieras normalt med skatter eller socialförsäkringsavgifter. Men den offentliga sektorn kan också bidra till försäkringssystem genom generellt budgetstöd eller bidrag till vissa befolkningsgrupper. Som kommer att framgå kan sådant stöd vara omfattande och det påverkar utfallet av sjukvårdspolicyn på ett märkbart sätt. En finansieringskälla betecknas som ”offentlig”, om den härrör från den offentliga budgeten eller från socialförsäkringsavgifter.
Egenavgifter motsvarar i genomsnitt omkring en femtedel av de totala utgifterna för sjukvård i OECD-länderna (se OECD 2023 för denna och följande uppgifter). De har ett dubbelt syfte. Det första är som självrisk för att motverka överutnyttjande (moral hazard). Det problemet finns i varje försäkringssystem, så den komponenten bör inte påverkas av vilken systemlösning man har valt. Det andra syftet är att förstärka budgeten i mindre resursstarka länder, där de offentliga medlen inte räcker för att tillfredsställa efterfrågan på sjukvårdstjänster. Den tudelade bilden stöds av data. Det finns ingen korrelation mellan storleken på egenavgifter och valet av sjukvårdssystem (offentligt eller försäkringsbaserat). Däremot minskar egenavgifterna med ökande BNP per capita. Hushållen bidrar med mer än 30 procent i Mexiko, Grekland och Litauen. I de nordiska länderna ligger egenavgifterna mellan 13 och 14 procent, medan de i Frankrike, Nederländerna och Luxemburg är under tio procent.
Den tredje och sista dimensionen är produktionen av sjukvårdstjänster. Liksom i övriga avseenden varierar mixen mellan offentligt och privat över OECD, beroende på både historiskt arv och politiska beslut som ligger närmare i tiden.
Den struktur på sjukvårdssystemet som blir resultatet av politiska val i dessa tre dimensioner – administration, finansiering och produktion – är ett komplext nätverk av finansieringskällor, försäkringsgivare och sjukvårdsproducenter (OECD m fl 2017). Fokus i föreliggande analys ligger på de första två och produktionen lämnas utanför.
Sedan slutet av 1970-talet har det utövats ett tryck i riktning mot privatisering av den offentliga sektorn, både inom OECD och globalt. Sjukvården är inget undantag. Näringslivet och den politiska högern har hävdat att lägre kostnader eller högre standard skulle bli resultatet om man lät den privata sfären ta ett större ansvar för administration och produktion. Hittills har detta inte resulterat i någon allmän rörelse i denna riktning. År 1970 varierade den offentliga andelen av sjukvården mellan 36 procent (USA) och 92 procent (Norge) (OECD 2003). Femtio år senare var motsvarande intervall 37 procent (Schweiz) till 86 procent (Luxemburg) (OECD 2023). Bland OECD:s nya medlemsländer i Östeuropa och Central- och Latinamerika är försäkringslösningar dock vanliga, vilket har lett till en förskjutning i riktning mot privata lösningar (OECD 2003, 2013, 2023).
Enstaka länder inom gruppen av gamla OECD-länder har i någon mån förändrat mixen mellan offentligt och privat. Nederländerna genomförde 2006 en större reform byggd på statligt styrd konkurrens bland privata försäkringsgivare, med sikte på att förverkliga ett system med hög effektivitet och kvalitet, samtidigt som tillgängligheten och en rimlig kostnad för hushållen skulle garanteras. Även i Sverige har privata sjukvårdsförsäkringar expanderat under senare år, men den förändringen har skett gradvis och inte som resultat av ett medvetet reformbeslut.
Målet för föreliggande analys är att undersöka påståendet att en övergång från ett offentligt styrt system till ett system byggt på en obligatorisk försäkring och en ökad privat finansiering skulle leda till högre effektivitet. Effektivitet mäts med ett brett spektrum av resultatmått utvecklat vid OECD:s sekretariat i Paris, närmare presenterat i publikationen Health at a Glance 2023 (OECD 2023). Data täcker alla 38 medlemsländerna, men en separat analys görs också för OECD Europa, som för närvarande består av 27 länder. Som förklaringsvariabler används dels den övergripande systemlösningen, dels graden av offentlig finansiering, vilket specificeras närmare nedan.
- Argument för och emot privata lösningar
I en ofta citerad analys argumenterade Arrow (1963) för att den privata sektorn inte kan spela någon större roll på en tänkt marknad för sjukvårdstjänster. Bland de marknadsmisslyckanden Arrow nämnde fanns den ovanliga formen på efterfrågan, stark informationsasymmetri mellan producent och konsument och en rad olika osäkerheter. Den starkt volatila och ojämnt fördelade efterfrågan gör det nödvändigt med en försäkringslösning, men sådana måste kunna hantera både överutnyttjande (moral hazard) och negativt urval (adverse selection). För att klara det sistnämnda problemet måste försäkringen göras obligatorisk, vilket innebär ytterligare en avvikelse från normala marknadsvillkor. Trots denna fundamentala kritik från en ledande ekonom har näringsliv och högerpolitiker med viss framgång tryckt på för att sjukvårdssektorn skulle öppnas upp för privata företag. Den lösning som föreslagits för att hantera de problem Arrow identifierade har kallats ”styrd konkurrens” (managed competition) och bygger på organisationer som tar på sig ansvaret för både administration och produktion (Enthoven 1993).
Huvudargumenten för en marknadsregim inom sjukvården är de traditionella – kostnader, effektivitet, flexibilitet och innovation. Marknadens aktörer antas vara mer effektiva, eftersom de verkar i en konkurrensmiljö, vilket gynnar flexibilitet och innovationstakt. Om efterfrågan är konstant, blir resultatet lägre kostnader eller högre kvalitet.
Verkligheten är mer komplicerad. Det observerades tidigt att konkurrens är viktigare än ägande för effektiviteten (Borcherding m fl 1982) och konkurrens kan skapas inom ramen för ett helt offentligt system, som fallet är inom den högre utbildningen i Sverige och många andra länder. Produktivitetsjämförelser görs ofta på mikronivå – kliniker, laboratorier etc – och säger därmed inget om vad som sker på högre nivåer i beslutshierarkin, inte heller hur den långsiktiga efterfrågan påverkas. Transaktionskostnaderna ökar vid en privatisering, liksom kostnaden för den nödvändiga tillsynen. Det finns också en risk för överproduktion på grund av asymmetrin mellan producent och konsument (Emanuel och Fuchs 2008).
Man måste också undersöka källorna till eventuella besparingar. Om kostnaderna minskar på grund av lägre löner eller en påtvingad ökning av arbetstakten, handlar det om en överföring från de arbetande till kapitalägarna snarare än genuina produktivitetsökningar.
Kapitalkostnaderna är en annan utmaning. Den offentliga sektorn – stat, region eller kommun – lånar till lägre kostnader till följd av sin beskattningsmakt. Avkastningskravet i den privata sektorn leder till en väsentligt högre ränta än den kalkylränta som normalt används i den offentliga.
Sammanfattningsvis är det en öppen fråga huruvida en privat regim blir mer kostnadseffektiv än en offentlig. Det krävs en detaljerad analys av villkoren i varje enskild sektor.
- Metod och data
Effektivitet handlar om kvoten mellan resultat och resursinsats. Både insatser och resultat är flerdimensionella, vilket kräver någon typ av aggregering. Först måste man beskriva de komponenter som ska ingå i aggregaten.
Prestationer och utfall
Vad ett system åstadkommer kan avse prestationer eller utfall. Det övergripande målet för sjukvårdssektorn är att bidra till befolkningens hälsa, vilket kan mätas t ex med förväntad livslängd vid födseln eller spädbarnsdödlighet. Dessa utfall beror dock på en mängd faktorer utanför sjukvårdssektorn. Om kulturmönster, boendeförhållanden eller arbetsmiljöer påverkar hälsan negativt, kommer de nämnda utfallsmåtten inte att ge en rättvis bild av vad sjukvården åstadkommer.
Andra mått fokuserar på tjänsteproduktionen, t ex antalet läkarkonsultationer eller andelen unga som täcks av vaccinationsprogram. Åter andra mått inriktas mot produktionsfaktorer som antalet sjukhusbäddar per capita, förskriven antibiotika eller graden av digitalisering. Man kan invända att produktionsfaktorer bara är intressanta i den utsträckning de används, men det är inte helt sant. Ett system med en stor arbetsstyrka är mer motståndskraftigt mot chocker från pandemier och stora olyckor och en högre grad av digitalisering indikerar öppenhet för innovationer. Det finns ingen idealisk lösning på problemet att mäta prestationer; den bästa ansatsen är att använda alla dessa olika mått.
OECD har under lång tid arbetat med att utveckla mått för kvalitetsjämförelser mellan sjukvårdssystemen i medlemsländerna. Kriterierna för urval är validitet, relevans och internationell jämförbarhet. Man har också låtit en extern grupp av experter göra en granskning (Carinci m fl 2015). De indikatorer som är mest relevanta för föreliggande analys gäller hälsostatus och sjukvårdens prestationer, vilket omfattar tillgänglighet, kvalitet och kapacitet (OECD 2023, fig 1). Riskfaktorer har uteslutits som ovidkommande, liksom detaljerade uppgifter om arbetskraften och läkemedelssektorn. Ett grundkrav har varit att måtten ska vara objektiva, vilket utesluter självskattad hälsa, subjektiva bedömningar av läkarnas utlåtanden osv.
Dubbelräkning är inte tillåten. Det utesluter att man använder disaggregerade siffror jämsides med totala siffror, exempelvis specifika data för vård av äldre jämsides med data för patienter i allmänhet. För att säkerställa representativitet ska data finnas med från minst halva populationen, dvs minst 20 länder i OECD och 14 länder i Europa.
Måtten ska helst vara entydiga. Låga siffror på sjukhusinläggning för astma kan indikera hög kvalitet men kan också vara ett tecken på otillräckliga resurser. Sådana mått har därför uteslutits. Samma resonemang gäller konsumtionen av läkemedel. Därutöver kan noteras att förekomsten av demens ökar med förväntad livslängd, så förväntad livslängd som indikator på kvalitet jämsides med låg förekomst av demens är självmotsägande.
Sammantaget resulterar dessa kriterier i en lista på 37 indikatorer. Exempel på indikatorer ges i tabell 1. För den fullständiga företeckningen hänvisas till Molander (2025). Detaljerade uppgifter om definitioner, datainsamling återfinns i OECD (2023). Ur dessa mått har ett aggregerat mått skapats på det sätt som beskrivs nedan.
Tabell 1. Exempel på indikatorer som använts i studien
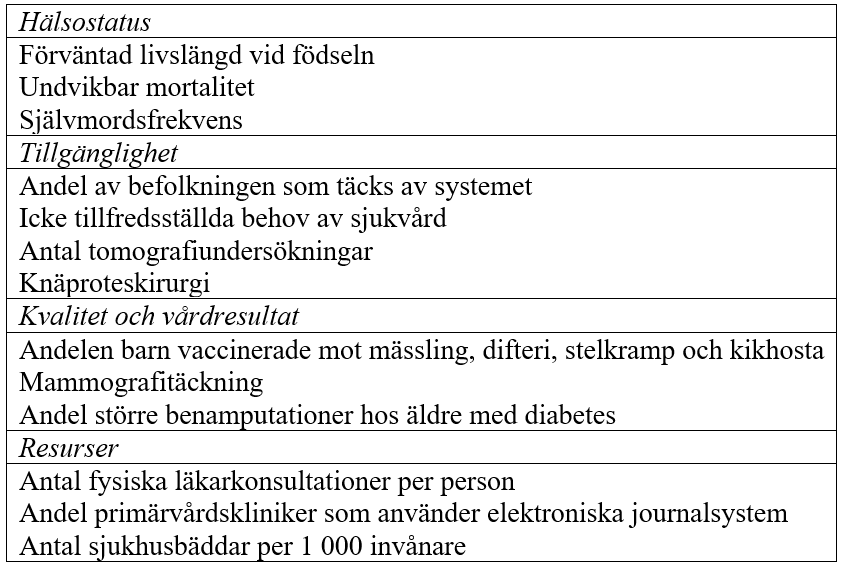
Källa: Molander (2025).
Aggregerat prestationsmått
De 37 indikatorerna är inte jämförbara sinsemellan och kan därför inte direkt aggregeras till ett övergripande prestationsmått. Olika metoder kan övervägas. Att översätta till ekonomiska mått kan synas attraktivt, men man inser snabbt att detta inte är realistiskt; det finns helt enkelt inte information för att genomföra en sådan operation. Två andra metoder har därför utnyttjats.
Den första ansatsen består i att skapa en gemensam metrik för alla indikatorerna som varierar mellan 0 och 1 och att sedan bilda genomsnittet av värdena för varje land. Låt xi vara värdet för land i och xmax vara det högsta värdet för en indikator. De individuella måtten bildas på följande sätt:
- När det finns en naturlig norm, såsom 100 procent för täckningen av ett vaccinationsprogram, är värdet helt enkelt denna täckningsgrad.
- När ett visst mått är positivt relaterat till hälsan men det saknas en naturlig norm, t ex antalet vårdplatser, är värdet lika med xi /xmax.
- När ett visst mått är negativt relaterat till hälsan, som fallet är med olika varianter av mortalitet, är värdet (1 – xi /xmax).
Återstår så frågan hur de olika värdena ska viktas. Mot bakgrund av variationsrikedomen i dimensioner är det svårt att se något annat alternativ än att tilldela de olika dimensionerna lika vikt.
Den andra metoden bygger på en enkel rangordning av varje land för var och en av indikatorerna, som sedan kan läggas samman till ett samlat index. Rangordning har för- och nackdelar. I vissa situationer kan många länder ligga tätt intill varandra, t ex när det gäller täckningsgraden för vaccinationsprogram. En rangordning straffar de länder som ligger lågt i en sådan grupp på ett sätt som kan uppfattas som missvisande. Å andra sidan är rangordningar robusta mot extremvärden som kan förrycka direkta jämförelser.
Problemet att forma ett sammansatt index ur ett stort antal rangbaserade resultatmått är till sin struktur identiskt med problemet att skapa en kollektiv rangordning från en samling individuella, vilket är ett klassiskt problem inom både röstningsteori och välfärdsteori (Kelly 1978; Nurmi 1998; Felsenthal och Nurmi 2018). I vissa sammanhang handlar det bara om att hitta ett vinnande alternativ, men i andra situationer – inklusive den nu aktuella – söker man en gemensam rangordning för alla länder som ingår i jämförelsen. Ett av huvudbudskapen från röstningsteorin är att det inte finns någon idealisk lösning på problemet; alla metoder har sina för- och nackdelar. En enkel metod är att bilda medelvärdet av de individuella rangordningarna, s k Borda-räkning. Metoden hävdar sig väl i jämförelse med andra (Felsenthal och Nurmi 2018).
Sammanfattningsvis skapas det sammanfattande resultatmåttet för de 38 länderna antingen som genomsnittet över måtten för de 37 dimensionerna som definierades ovan eller som genomsnittet av rangordningarna i dessa dimensioner.
Resurser
Huvudalternativen för att mäta resursflödet in i sjukvårdssektorn är utgifter per capita eller utgifter i relation till BNP eller BNI. Det senare måttet kan vara relevant för vissa jämförelser, men i detta sammanhang är det adekvata måttet totala utgifter i USA-dollar. Varor och tjänster köps för dollar, inte för procentenheter. Utgiftsnivåerna är justerade för köpkraft (PPP).
Den övergripande effektiviteten påverkas av andra faktorer än administrativa och finansiella lösningar, t ex åldersprofil, klimat, sjukdomspanorama m fl. Utgiftsdata har justerats med avseende på åldersprofilen i enlighet med OECD (2023, fig 7.5). Andra faktorer behandlas som brus.
Effektivitet
I enlighet med vad som ovan sagts definieras effektivitet som kvoten mellan det sammanlagda resultatmåttet och den åldersjusterade utgiftsnivån i köpkraftsjusterade USA-dollar. Om det fanns en klart definierad optimal policy för varje utgiftsnivå som var känd för alla beslutsfattare, skulle sambandet mellan sjukvårdsbudget och prestation vara en jämn kurva. Varje land skulle välja den optimala politik som är förenlig med landets budgetrestriktion och prestationen skulle helt enkelt återspegla budgetens storlek. I avsaknad av en sådan känd optimal utformning kommer utfallet att påverkas av en mängd bruskällor – transaktionskostnader, historiskt arv, sjukdomspanorama osv. Om sådana bruskällor dominerade helt, skulle det inte finnas något samband mellan resursinsats och resultat över huvud taget.
Verkliga sjukvårdssystem ligger typiskt mellan dessa båda ytterligheter. Det finns en allmänt känd kunskap som ligger till grund för beslutsfattandet i alla länder. Den inkluderar riktlinjer om vad man prioriterar i ett land med begränsade resurser – breda åtgärder till låg kostnad som elementär primärvård och vaccinationsprogram. I takt med att resurstillgången ökar skapas en potential för förbättringar, men höjningar av ambitionsnivån sker till priset av ökande marginalkostnader. Sammantaget bör man förvänta sig ett konkavt samband mellan resursinsats och resultat.
På basis av det effektivitetsmått som har definierats kan man skapa en genomsnittlig prestationskurva för hela populationen av OECD-länder. För ett enskilt land kommer den faktiska prestationsnivån att ligga över eller under den genomsnittliga kurvan, vilket definierar en positiv respektive negativ residual; länder över kurvan överpresterar, länder under den underpresterar. Dessa residualer kan sedan användas för att besvara frågan hur administrativ och finansiell lösning påverkar effektiviteten.
Administration och finansiering
Det finns olika sätt att mäta den relativa betydelsen av offentliga system och försäkringslösningar. En möjlighet är att använda OECD:s kategorier ”offentliga system” (government schemes, GS) och ”obligatorisk sjukvårdsförsäkring” (compulsory health insurance, CHI) (OECD 2023, fig 7.10) för att beräkna den offentliga andelen. Eftersom frivillig tilläggsförsäkring (voluntary health insurance, VHI) ofta är länkad till den obligatoriska försäkringen, bör de slås samman. Den första förklaringsvariabeln blir därmed GS/(GS + CHI + VHI).
Som påpekades i inledningen mottar försäkringsbolag i länder som tillämpar försäkringslösningen offentliga bidrag i varierande utsträckning. Det finns följaktligen ett dolt offentligt engagemang i beloppen motsvarande CHI. Sådana bidrag kan täcka delar av försäkringspremierna för låginkomstgrupper eller andra grupper med särskilda behov, eller också utgör de ett generellt budgetbidrag till försäkringsfonderna. Ett bättre mått på det offentliga engagemanget är alltså att definiera de offentliga bidragen som summan av de offentliga transfereringarna och bidragen från socialförsäkringsavgifter. Detta ger en bred definition av ”offentligt” (OECD 2023, s 162 och fig 7.12).
Data
Alla data är hämtade från OECD:s databas för sjukvård via länkar i OECD (2023). De avser det senaste år för vilket data är tillgängliga, normalt 2021. För varje resultatmått har utfallsvärdet och rangordningen för de 38 länderna beräknats. När data saknas för vissa länder, måste rangordningen justeras. Extremvärdena för de länder som har data sätts fortfarande till 1 respektive 38, men däremellan tilldelas rangordning genom interpolation. För de länder som saknar data bildas medelvärdet över ett mindre antal utfall. Effekten av detta är sannolikt begränsad och det finns ingen anledning att tro att det systematiskt snedvrider resultatet.
- Resultat
Vi inleder med att redovisa det genomsnittliga sambandet mellan sjukvårdsbudget och aggregerat utfall. Det aggregerade utfallet mäts som genomsnittet av utfallen med de ovan definierade skalorna. Utfallet baserat på rangordningar redovisas i avsnittet ”Robusthetsvariationer”. Residualerna från denna skattning bildar sedan underlag för den fortsatta analysen av sambandet mellan systemlösning och effektivitet.
Sambandet mellan budget och prestationer
Som konstaterats tidigare bör sambandet mellan budget och totala prestationer vara en konkav kurva, alltså med avtagande skalavkastning. Ett logaritmiskt samband har prövats och visar sig fungera väl (R2 omkring 0,5 för OECD och 0,6–0,7 för OECD Europa).
Det grundläggande sambandet mellan sjukvårdsbudget och aggregerade prestationer visas i figur 1 nedan.
Figur 1. Sambandet mellan sjukvårdsbudget (åldersjusterad PPP USD) och aggregerat utfall. Logaritmisk approximation
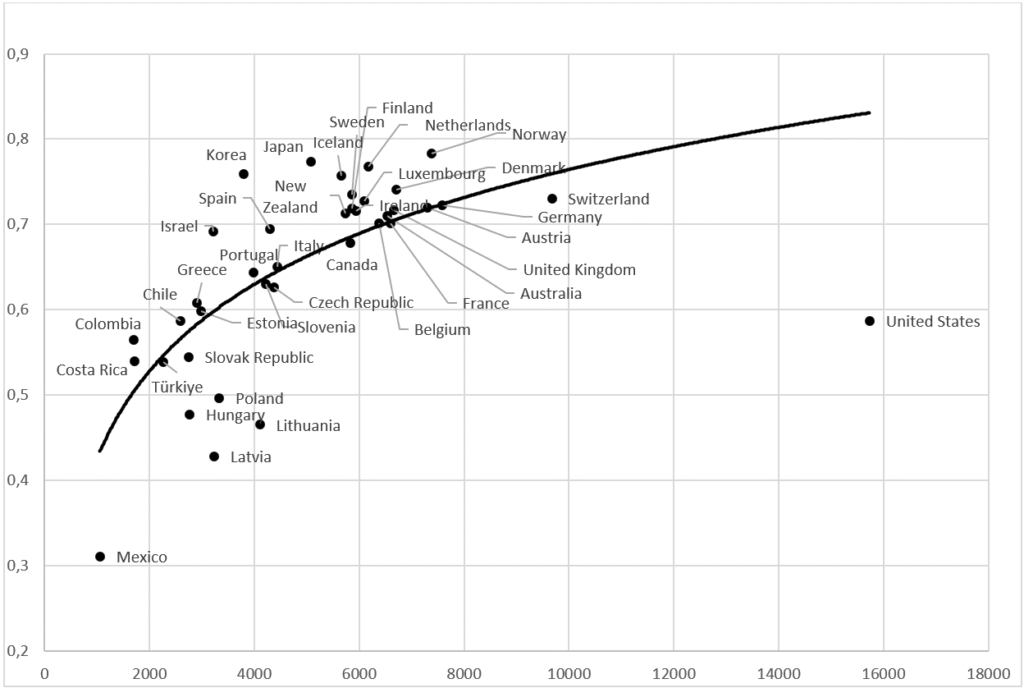
Källa: Egna kalkyler baserade på OECD Health Care Statistics 2023.
Som framgår av figuren råder stor spridning kring den genomsnittliga kurvan. Länder med ungefär samma sjukvårdsbudget lyckas mer eller mindre väl med att disponera sina resurser. Residualerna, positiva eller negativa, är ett mått på effektiviteten.
USA intar en extrem position genom att spendera omkring 150 procent mer på sjukvård än OECD-genomsnittet och samtidigt uppnå ett mediokert resultat. En del av förklaringen ligger i prisnivån inom sjukvårdssektorn, men resursförbrukningen i volym ligger ändå 50 procent högre än genomsnittet (OECD 2023, fig 7.8). Andra länder uppvisar måttligare avvikelser från den typiska prestationsnivån.
Sambandet mellan systemlösning och effektivitet
I figur 2 visas sambandet mellan residualerna från föregående skattning och den offentliga vårdens andel av vårdens totala resurser, exklusive egenavgifter, eller med tidigare beteckningar GS/(GS + CHI + VHI).
Figur 2. Residualerna som funktion av den offentliga vårdens andel av de totala vårdresurserna (offentlig vård i relation till offentlig vård plus obligatoriska och frivilliga försäkringar)
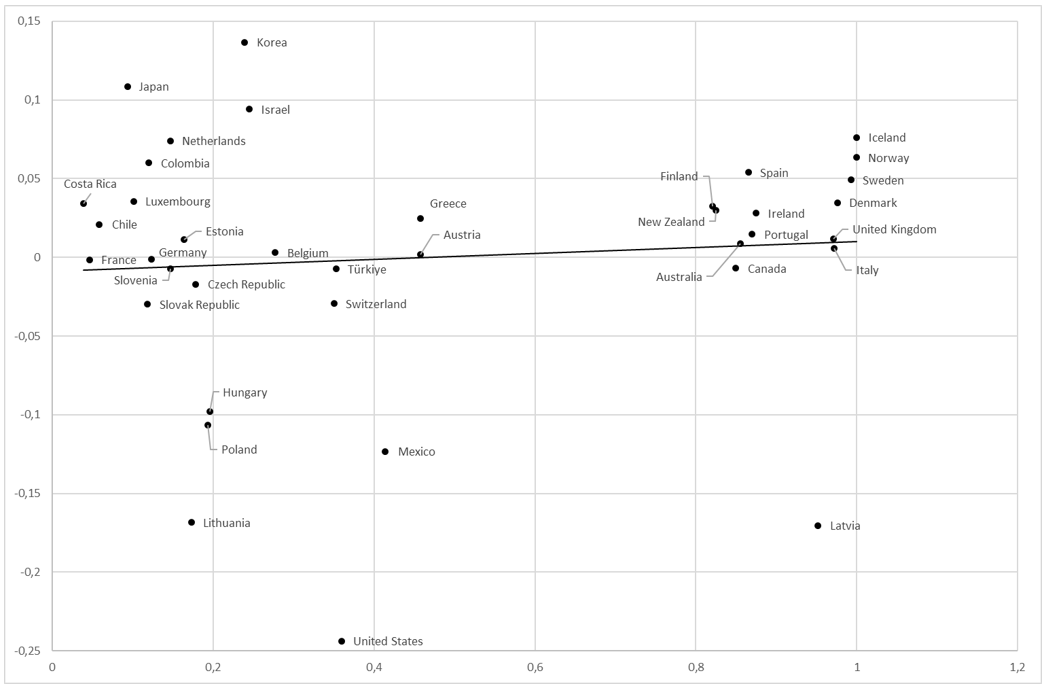
Källa: Egna beräkningar baserade på OECD Health Care Statistics 2023.
Två kluster framträder tydligt i figuren. I det högra återfinns huvudsakligen de nordiska och anglosaxiska länderna, vars system väsentligen bygger på offentligt styrd och finansierad vård. I det vänstra ligger flera centraleuropeiska länder (Frankrike, Nederländerna, Tyskland m fl), en grupp i Östeuropa och en tredje grupp i Central- och Latinamerika jämte USA.
Regressionslinjen lutar uppåt, vilket indikerar att de offentligt dominerande systemen är effektivare än de privat dominerade försäkringssystemen, men lutningen är inte signifikant skild från noll. Slutsatsen är att man inte bör förvänta sig några effektivitetsvinster från ett byte av regim, från privat till offentlig eller vice versa.
Värd att notera är den väsentligt större spridningen inom det vänstra klustret. De båda systemlösningarna har alltså i stort samma förväntade effektivitet, men försäkringslösningen är förenad med en väsentligt högre risk. Det är ett argument mot den lösningen. Elementär beslutsteori säger att av två alternativ med samma förväntade värde bör man välja det med lägst risk.
Sambandet mellan offentligt engagemang och effektivitet
Som sades tidigare mottar försäkringsgivarna i länder med försäkringssystem betydande subventioner från den offentliga budgeten. Ett bättre mått på det offentliga engagemanget än det nyss använda är därför de offentliga medlens andel av den totala budgeten (exklusive egenavgifter). I figur 3 visas residualerna som funktion av denna andel.
Figur 3. Residualerna som funktion av de offentliga medlens andel av den totala sjukvårdsbudgeten
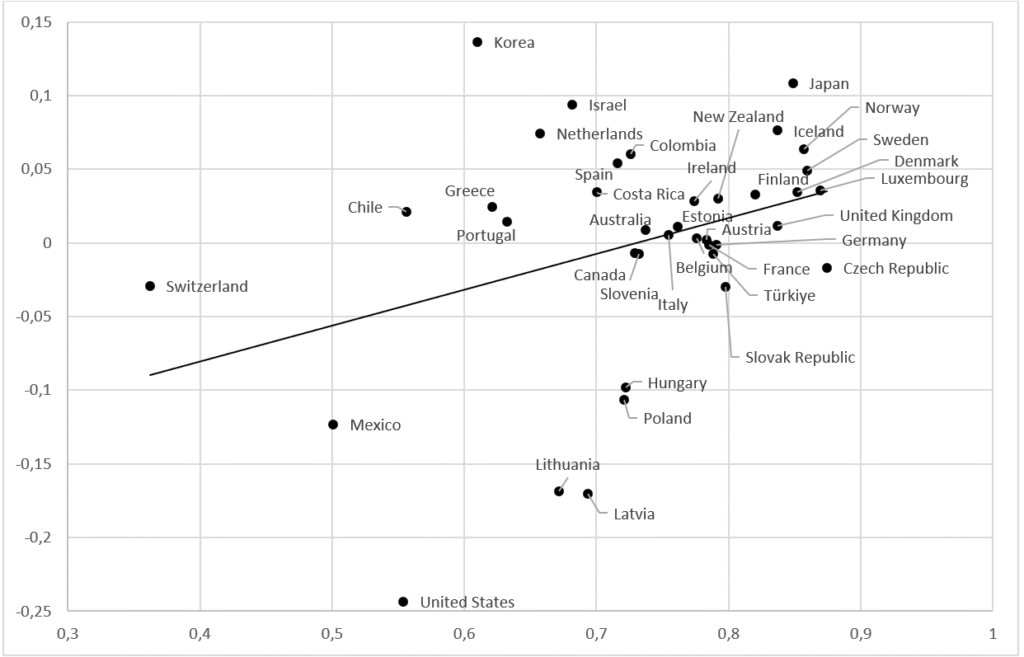
Källa: Egna beräkningar baserade på OECD Health Care Statistics 2023.
Som framgår av figuren är de offentliga bidragen till sjukvårdsbudgeten betydande. Schweiz är det enda land där andelen ligger under 50 procent och de flesta länderna ligger i intervallet 70 till 90 procent. Regressionslinjen lutar uppåt, vilket indikerar att effektiviteten ökar med det offentliga engagemanget. Lutningen är positiv på drygt 98 procents konfidensnivå. En ökning av den offentliga andelen med en standardavvikelse ger en ökning av effektiviteten med omkring en tredjedels standardavvikelse.
Sammanfattningsvis finns inget stöd för påståendet att en övergång från ett offentligt administrerat sjukvårdssystem till ett system baserat på obligatoriska försäkringar skulle leda till ökad effektivitet. Däremot är det tydligt att effektiviteten i sjukvårdssystemet är högre ju starkare det offentliga engagemanget i sjukvården är.
- Robusthetsanalys
Huvudresultatet ovan har utsatts för två robusthetstester, ett avseende populationen och ett avseende prestationsmåttet.
Fokus på Europa
När analysen inskränks till de europeiska OECD-länderna, minskar antalet från 38 till 27, och länderna blir dessutom mer lika varandra. Det förbättrar kurvanpassningen i den första skattningen men hotar samtidigt den statistiska signifikansen i analysen av effektiviteten. Liksom i grundanalysen finns inget signifikant samband mellan systemlösning och effektivitet. Det matematiska sambandet mellan graden av offentligt engagemang och effektivitet är fortfarande positivt, men lutningen är inte längre signifikant (konfidensnivå 0,67).
Alternativt resultatmått
Huvudresultatet är robust mot den variation av resultatmåttet som består i en övergång till rangordning som bas. Korrelationen mellan de båda måtten (kardinal- respektive ordinalskala) är 0,95 för hela OECD och 0,92 för OECD Europa, så man bör inte förvänta sig några större förändringar. Det finns fortfarande inget samband mellan systemlösning och effektivitet, medan det tidigare signifikanta sambandet mellan graden av offentligt engagemang och effektivitet består.
När rangordning tillämpas på den mindre gruppen av europeiska länder, kvarstår de tidigare resultaten – inget samband mellan systemlösning och effektivitet, inget signifikant samband mellan offentligt engagemang och effektivitet.
- Diskussion
Huvudresultaten från analysen kan summeras på följande sätt:
- Det finns på en övergripande nivå inga skillnader i effektivitet mellan offentliga sjukvårdssystem och system som baseras på obligatoriska försäkringar i privat regi. Med andra ord bör man inte förvänta sig några effektivitetsvinster från en övergång från det ena systemet till det andra. Spridningen i effektivitet bland länderna med ett obligatoriskt försäkringssystem är dock betydligt större, vilket är ett argument mot den typen av lösning, eftersom den innebär större risker.
- Det finns klar evidens för att ett starkt offentligt engagemang i finansieringen av sjukvården leder till högre effektivitet. Ju högre den offentliga andelen av sjukvårdsbudgeten är, desto högre är i genomsnitt effektiviteten.
- Slutsatserna är robusta mot variationer i urvalet av länder (OECD kontra OECD Europa) och variationer i det sätt på vilket sjukvårdens prestationer och utfall mäts.
Hur ska man förstå dessa resultat? Beträffande det första kan konstateras att argumenten både för och emot privata aktörer inom sjukvårdssystemet förefaller vara giltiga. Det kan vara sant att den privata sektorn har ett försteg när det gäller systematiskt sökande efter besparingar och innovationer, men högre kostnader för lån, tillsynskostnader, transaktionskostnader och driften att maximera vinsten på en marknad som är mycket långt från perfekt kan skapa resursläckor som väger upp de andra fördelarna.
De amerikanska erfarenheterna avskräcker. Men även ett mindre extremt fall som Nederländerna ger anledning till eftertanke. En utvärdering av den nederländska reformen efter 15 år ledde till en allmän slutsats att reformen hade uppfyllt de utsatta målen. Men utvärderarna konstaterar också: ”Det finns ingen stark tillförlitlig evidens för att reformen skulle ha påverkat vårdens kvalitet positivt eller negativt” (Jeurissen och Maarse 2021, s 152). Det ligger helt i linje med slutsatsen i föreliggande analys. Nederländerna hävdar sig väl i konkurrensen med andra OECD-länder, men det gjorde landet också före reformen.
Den andra slutsatsen kan förefalla provocerande för dem som lever i föreställningen att den offentliga sektorn alltid kan förknippas med slöseri med resurser. Förklaringen ligger i det sätt på vilket effektivitet inom sjukvården definieras och mäts. Det finns i de indikatorer som utvecklats av medicinsk och ekonomisk expertis – och kring vilka det råder bred enighet – en egalitär tendens. Förväntad livslängd och mortalitet beräknas över hela befolkningen och varje invånare räknas lika. Ett framgångsrikt vaccinationsprogram är ett som uppnår full täckning. Tillgänglighetsmått registrerar ett systems hela kapacitet, oavsett vem som får tillgång till vård. Bara ett politiskt styrt system kan upprätthålla en konstant drivkraft i denna riktning. Marknader kan det inte; i själva verket finns det i varje marknad en inneboende tendens till växande ojämlikhet (Molander 2022, kap 5 och 6). Ett starkt offentligt inslag i sjukvårdsbudgeten skapar möjligheter att vidmakthålla de egalitära mål kring vilka det råder konsensus både inom professionen och hos allmänheten. Det är ett nödvändigt men inte tillräckligt villkor; det krävs också politisk vilja att använda de offentliga resurserna för detta ändamål.
Politikens bestämningsfaktorer
Strategiska val inom välfärdspolitiken påverkas inte bara av överväganden om samhällsekonomisk effektivitet utan också av historia, ideologi och maktrelationer. Den kontinentala välfärdsmodellen i Centraleuropa ger arbetsgivarna en central roll, och dominansen för försäkringslösningar inom sjukvårdspolitiken är ingen tillfällighet. Arbetsgivares intressen harmonierar med försäkringsindustrins, vilket skapar ett symbiotiskt förhållande.
Att länderna i Östeuropa i stor utsträckning har valt privata försäkringslösningar förklaras naturligt av den skepsis mot offentlig förvaltning som skapades under kommunistepoken. Länderna i Central- och Latinamerika har en helt annan bakgrund. Här finns en lång tradition av sådana lösningar, en tradition som förstärktes i slutet av 1900-talet av det program som går under namnet the Washington Consensus (Williamson 1990). Trots senare års ansträngningar för att öka täckningsgraden och minska ojämlikheten i tillgången till vård är det organisatoriska arvet starkt, vilket med undantag för Mexiko leder till ett begränsat offentligt inslag i sjukvårdssystemet (Atun m fl 2015). Den institutionella trögheten är stark.
- Sammanfattning
Huvudslutsatsen från analysen är att inga automatiska effektivitetsvinster kan förväntas av en övergång från ett offentligt styrt sjukvårdssystem till ett system baserat på obligatoriska försäkringar i privat regi. I genomsnitt är båda lösningarna lika effektiva. Variationen inom respektive grupp är väsentligt större än variationen mellan dem. Variationen inom den grupp vars system bygger på försäkringslösningen är dessutom väsentligt större, vilket innebär att den lösningen också är mer riskabel.
Lika viktig för policydiskussionen är slutsatsen att sjukvårdssystem med ett starkt inslag av offentliga medel i finansieringen av vården är effektivare. Dock är den slutsatsen inte signifikant i den mindre gruppen av europeiska OECD-länder; gruppen blir för liten och länderna för lika varandra för att några signifikanta slutsatser ska kunna dras. Vem som har kontrollen över resursflödet är viktigare än den administrativa lösningen. Det ligger ingen automatik i detta samband; det krävs att man på politisk nivå utnyttjar det inflytande som makten över resurserna ger till att skapa ett jämlikt och effektivt sjukvårdssystem.
Arrow, K (1963), ”Uncertainty and the Welfare Economics of Medical Care”, American Economic Review, vol 53, s 941–973.
Atun, R m fl (2015), ”Health-system Reform and Universal Health Coverage in Latin America”, Lancet, vol 385, s 1230–1247, doi: https://doi.org/10.1016/S0140-6736(14)61646-9.
Borcherding, T E, W W Pommerehne och F Schneider (1982), ”Comparing the Efficiency of Private and Public Production: The Evidence from Five Countries”, Zeitschrift für Nationalökonomie, suppl 2, s 127–156.
Carinci, F m fl (2015), ”Towards Actionable International Comparisons of Health System Performance: Expert Revision of the OECD Framework and Quality Indicators”, International Journal for Quality in Health Care, vol 27, s 137–146, https://doi.org/10.1093/intqhc/mzv004.
Emanuel, E J och V R Fuchs (2008), ”The Perfect Storm of Overutilization”, Journal of the American Medical Association, vol 299, s 2789–2791, doi:10.1001/jama.299.23.2789.
Enthoven, A (1993), ”The History and Principles of Managed Competition”, Health Affairs, vol 12, s 24–48.
Felsenthal, D S och H Nurmi (2018), Voting Procedures for Electing a Single Candidate. Proving Their (In)Vulnerability to Various Voting Paradoxes, Springer, Cham.
Garattini, L och M Badinella Martini (2023), ”Modeling European Health Systems: A Theoretical Exercise”, European Journal of Health Economics, vol 24, s 1249–1252, https://doi.org/10.1007/s10198-023-01628-0.
Jeurissen, P och H Maarse (2021), The Market Reform in Dutch Health Care. Results, Lessons and Prospects, The European Observatory on Health Systems and Policies, Bryssel.
Kelly, J (1978), Arrow Impossibility Theorems, Academic Press, New York.
Molander, P (2022), The Origins of Inequality. Mechanisms, Models, Policy, Springer, Cham.
Molander, P (2025), ”Public versus Private Healthcare Systems in the OECD Area – A Broad Evaluation of Performance”, European Journal of Health Economics, https://doi.org/10.1007/s10198-025-01767-6.
Nurmi, H (1998), Rational Behaviour and the Design of Institutions. Concepts, Theories and Models, Edward Elgar Publishing, Cheltenham.
OECD (2003), Health at a Glance 2003, OECD Publishing, Paris.
OECD (2013), Health at a Glance 2013, OECD Publishing, Paris.
OECD (2023), Health at a Glance 2023, OECD Publishing, Paris.
OECD, Eurostat and World Health Organization (2017), A System of Health Accounts 2011: Revised Edition, OECD Publishing, Paris.
Williamson, J (1990), ”What Washington Means by Policy Reform”, in Williamson, J (red), Latin American Adjustment: How Much Has Happened?, Institute for International Economics, Washington DC.